緑内障

緑内障は,視神経と視野に特徴的変化(視神経と視野の障害)を有し、通常、眼圧を十分に下降させることにより視神経障害を改善もしくは抑制しうる眼の機能的構造的異常を特徴とする疾患です。(緑内障診療ガイドライン第3版、2011年)すなわち緑内障は、眼の様々な異常や全身疾患から由来して、視神経が障害され、視野が欠けていく慢性変性疾患の総称です。俗称で「あおぞこひ」と言われています。
我が国では、40歳以上で5.0%、すなわち20人に1人が、緑内障に罹っていると推定されます(2000年~2002年に行われた詳細な緑内障疫学調査・多治見スタディによる)。
また緑内障は、世界的にも、また我が国でも、中途失明原因の上位疾患です。緑内障の視神経障害および視野障害は、基本的には進行性で、非可逆的です。しかも多くの緑内障では、本人の自覚なしに障害が徐々に進行するため、その早期発見と早期治療による障害の進行の阻止あるいは抑制が重要課題です。
I. 房水循環・隅角と緑内障
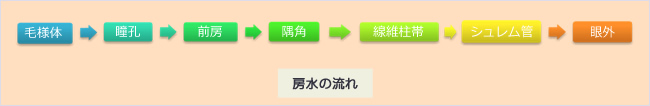
房水とは眼の中を血液の代わりとなって栄養を運ぶため、循環する液体のことです。眼内の瞳孔の前に前房という空間があり、その中には房水が溜まっています。前房の隅には、隅角という房水の出口があります。
房水は瞳孔の後方の毛様体から常時産生されています。この房水は循環して水晶体と虹彩の間を通って、瞳孔から前房に入ります。前房内に循環した後、前房隅角から線維柱帯にある小さな隙間を通り、シュレム管から眼外の血管に出て行きます。この房水の循環によって、ほぼ一定の圧力が眼内に発生し眼球の形状が保たれます。この圧力のことを「眼圧」と呼びます。
眼圧が上昇すると、視神経が障害されやすくなり、緑内障になるリスクが高くなります。すなわち隅角が閉塞する、線維柱帯にある孔がつまる、細くなるなどで房水の流出が妨げられ、その結果、眼の中に水が溜まり眼圧が上昇すると、眼球壁や眼の中の視神経が圧迫されます。この眼圧が健常眼圧を超えるとやがて視野が狭くなる緑内障になります。
II. 正常眼圧と健常眼圧
- 正常眼圧:日本人の正常の眼圧は大体10~21mmHgです。健康人を対象とした調査に基づいて統計学的に求められた正常値です。
- 健常眼圧:その人の眼の機能障害を起こさない眼圧のこと。正常眼圧でも、その人の健常眼圧を超えていれば、やがて機能障害を起こし視野が狭くなる緑内障となります。一方、正常眼圧を超えていても視機能障害を起こしていない状態を高眼圧症と言います。
III. 主な緑内障
主な緑内障は以下の通りです。
1. 原発開放隅角緑内障

開放隅角で、眼圧が統計学的に決定された正常値を超えており、眼圧の異常な上昇が視神経症の発症に関与していることが強く疑われるタイプの緑内障です。すなわち隅角は広く、房水の出口である線維柱帯が徐々に目詰まりして眼圧が上がる慢性進行性の視神経症です。一度障害された視神経を元に戻す方法はありません。
症状:初期は自覚症状に乏しく、少しずつ視野が狭くなっていくので、視野狭窄が高度になり初めて異常に気がつきます。病気の発見が遅れるのは、末期まで中心視力が保たれるためですが、やがて中心視力も障害され失明します。
検査:
- 眼圧検査:22mmHg以上、大部分は30mmHg 未満。
- 眼底検査:視神経乳頭陥凹拡大、網膜神経線維層欠損、視神経乳頭周囲の網脈絡膜萎縮、視神経乳頭線状出血などの所見が認められます。
- 視野検査:孤立暗点、弓状暗点、周辺鼻側階段、周辺視野の狭窄など緑内障性視野欠損が検出されます。
- OCT(光干渉断層計)検査:神経線維層欠損、「神経線維層・神経節細胞層・内網状層」までの厚み(網膜神経節細胞複合体:GCC)の菲薄化などが認められます。OCTにより検出された異常な形態変化は、視野障害の進行リスクに先行します。
治療:障害された視神経障害、視野障害を元に戻す方法はありません。治療は病気の進行を抑制することが目標です。そのため、早期発見、早期治療が肝要です。治療の第一選択は薬物療法です。
まずは眼圧を下げる点眼薬で、視神経障害と視野障害の進行を抑制します。早期発見・早期治療ほど、視力予後は良好です。視野障害が進行した場合、より低い眼圧に調整します。
1種類の点眼薬で眼圧下降が不十分な場合、他の点眼薬に変更したり、作用機序の異なる2~3種類を併用して治療します。点眼薬で効果が不十分な場合、内服薬を併用することがあります。
以上の薬物療法で、眼圧が下がらない場合や視野狭窄が進行する場合、レーザー治療や手術を行います。
①レーザー治療:レーザーを線維柱帯に当てて房水の流出を促進します。(レーザー線維柱帯形成術)
②手術:房水の流れを妨げている線維柱帯を切開または切除して房水を眼外に流出させます。前者がトラベクロトミー(線維柱帯切開術)、後者がトラベクレクトミー(線維柱帯切除術)です。
2. 正常眼圧緑内障
開放隅角で、緑内障性視神経症の発生進行過程において、眼圧が常に統計学的に決定された正常値に留まるタイプの緑内障です。すなわち正常眼圧(21mmHg以下)でも、本人の健常眼圧を超えている場合、やがて視野が狭くなる緑内障になります。眼圧以外に視神経の循環障害を推定させる所見を呈することがあります。近年の調査結果から、日本人の緑内障の約7割が正常眼圧緑内障ということがわかりました。
検査方法や治療法は原発開放隅角緑内障に準じます。
3. 原発閉塞隅角緑内障
他の要因が無く、隅角閉塞により房水の流れが妨げられ、眼圧上昇をきたす疾患です。
①急性原発閉塞隅角緑内障
急激に広範に隅角が閉塞し短時間に眼圧が上昇し、いわゆる急性緑内障発作を起こしたものです。眼圧上昇はしばしば、40~80mmHgに達します。
症状および所見:視力低下、霧視、虹視症、眼痛、頭痛、吐き気、嘔吐、瞳孔散大、充血、角膜浮腫による角膜混濁など
治療:眼圧上昇を放置すると失明します。治療の第一選択はレーザー治療または手術です。いずれの方法も、虹彩根部に孔を開けて房水のバイパスを作り、眼の中の房水の流れを良くし、隅角を広げます。 まずは緊急に、薬物療法(点眼、内服、点滴など)で眼圧を下げ、瞳孔を縮小させ(縮瞳)、角膜浮腫による角膜混濁を軽減します。薬物治療で眼圧が下がっても、その効果は一時的で、やがてまた眼圧は上昇しますので、至急レーザー虹彩切開術を行います。 薬物療法でも散瞳状態や角膜混濁が続き、レーザー治療が困難な時は周辺虹彩切除術を行います。 稀に著明に水晶体が膨隆して隅角が閉塞することがあります。このような場合は水晶体摘出術+人工水晶体移植術(白内障手術)や、さらに周辺硝子体切除術を要すことがあります。眼軸長の短い遠視の眼にこのような場合があります。
緑内障発作眼の反対眼については今後、緑内障発作を発症する頻度が高いので、予防的にレーザー虹彩切開術を検討します。白内障を合併している場合、白内障を手術すれば、隅角が広くなるので、レーザー治療は不要です。
②慢性原発閉塞隅角緑内障
隅角の閉塞が徐々に、あるいは間欠的に生ずるため、眼圧症状が軽微かつ緩徐なものです。 症状および所見:軽度の霧視、虹視、頭痛、眼痛があることもありますが、無症状のこともあります。 放置すると、視神経が障害され、視野が障害されます。
治療:診断がつき次第レーザー虹彩切開術を行います。すでに進行例でレーザー虹彩切開術で眼圧が下がらない場合は、開放隅角緑内障に準じた治療を行います。
4. 続発緑内障
外傷や眼の病気(ぶどう膜炎による緑内障、血管新生緑内障、水晶体融解緑内障、膨隆水晶体による緑内障など)、ステロイド剤などの薬剤によってして起こります。
5. 発達緑内障
先天緑内障のことで、先天的に房水の出口である前房隅角の形成異常により房水の流出障害が起き、眼圧が上昇する緑内障です。













